Koksartroza wpływa na stawy biodrowe u osób w średnim i starszym wieku. Przyczyną jego rozwoju są wcześniejsze urazy, choroby wrodzone i nabyte o charakterze zapalnym lub niezapalnym. Wiodącymi objawami choroby zwyrodnieniowej stawów są ból stawu biodrowego, poranny obrzęk i sztywność ruchu. W początkowej fazie patologii leczenie jest zachowawcze. Jeżeli jest to nieskuteczne ze względu na szybki postęp choroby zwyrodnieniowej stawów lub jej późne wykrycie, wskazana jest interwencja chirurgiczna, najczęściej endoprotezoplastyka.
Opis patologii
Koksartroza (osteoartroza, artroza deformans) jest patologią zwyrodnieniowo-dystroficzną stawu biodrowego. Na początkowym etapie rozwoju zmienia się struktura mazi stawowej. Staje się lepka, gęsta i przez to traci zdolność odżywiania chrząstki szklistej. Na skutek odwodnienia jego powierzchnia wysycha i pokrywa się licznymi promienistymi pęknięciami. W tym stanie chrząstka szklista nie łagodzi dobrze wstrząsów, gdy stykają się kości tworzące staw.
Aby dostosować się do zwiększonego nacisku, jaki na nie występuje, struktury kostne ulegają deformacji wraz z powstawaniem narośli (osteofitów). Metabolizm w stawie biodrowym ulega pogorszeniu, co negatywnie wpływa na mięśnie i aparat więzadłowo-ścięgnisty stawu.
Stopni
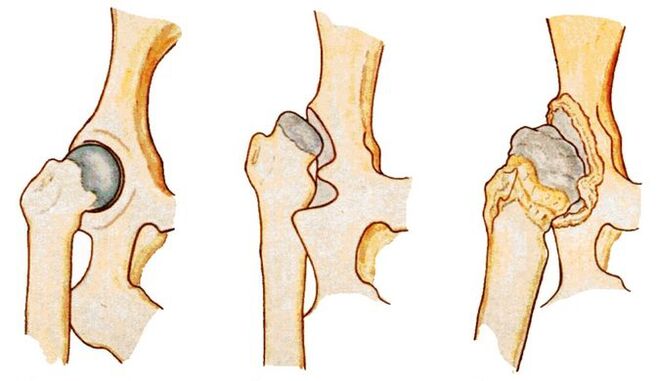
Każdy etap charakteryzuje się własnymi objawami, których nasilenie zależy od stopnia zwężenia szpary stawowej i liczby powstałych narośli kostnych.
| Nasilenie koksartrozy | Objawy charakterystyczne i objawy radiologiczne |
|---|---|
| Pierwszy | Szczotka stawowa zwęża się nierównomiernie, a wokół panewki tworzą się pojedyncze osteofity. Występuje łagodny dyskomfort, ale częściej choroba nie objawia się klinicznie |
| Drugi | Szczotka stawowa zwęża się prawie 2-krotnie, głowa kości udowej jest przemieszczona, zdeformowana, powiększona, a narośla kostne występują nawet poza wargą chrzęstną. Ból bioder staje się stały i towarzyszy mu znaczne ograniczenie ruchomości |
| Trzeci | Całkowite lub częściowe zespolenie szpary stawowej, liczne narośla kostne, poszerzenie głowy kości udowej. Ból pojawia się w dzień i w nocy i rozprzestrzenia się na uda i nogi. Poruszanie się możliwe jest wyłącznie przy pomocy laski lub kul |
Przyczyny choroby
Pierwotna koksartroza jest chorobą destrukcyjno-zwyrodnieniową stawu biodrowego, której przyczyny nie zostały ustalone. Oznacza to, że nie zidentyfikowano żadnych przesłanek przedwczesnego zniszczenia chrząstki szklistej. Następujące stany patologiczne mogą wywołać wtórną koksartrozę:
- wcześniejsze urazy - złamanie szyjki kości udowej lub kości miednicy, zwichnięcie;
- dysplazja stawu biodrowego;
- aseptyczna martwica głowy kości udowej;
- wrodzone zwichnięcie stawu biodrowego;
- zapalne, w tym choroby zakaźne stawów (reumatoidalne, reaktywne zapalenie stawów, dna moczanowa, zapalenie ścięgien, zapalenie kaletki, zapalenie błony maziowej).
Warunkiem rozwoju koksartrozy jest otyłość, wzmożona aktywność fizyczna, siedzący tryb życia, zaburzenia metaboliczne, zaburzenia hormonalne, kifoza, skolioza i płaskostopie.
Objawy choroby
Na początkowym etapie rozwoju choroba zwyrodnieniowa stawów może objawiać się jedynie łagodnym bólem. Zwykle pojawiają się po intensywnym wysiłku fizycznym lub ciężkim dniu w pracy. Osoba przypisuje pogorszenie stanu zdrowia „zmęczeniu" mięśni i nie zwraca się o pomoc lekarską. Wyjaśnia to częste rozpoznawanie koksartrozy w stadium 2 lub 3, gdy leczenie zachowawcze jest nieskuteczne.
Ograniczenie ruchomości stawów
Ograniczenie zakresu ruchu w stawie biodrowym następuje na skutek kompensacyjnego rozrostu tkanki kostnej, uszkodzenia błony maziowej i zastąpienia obszarów torebki stawowej tkankami włóknistymi pozbawionymi jakiejkolwiek aktywności funkcjonalnej. Mobilność może być nieco ograniczona nawet w przypadku choroby zwyrodnieniowej stawów pierwszego stopnia. Trudności pojawiają się podczas wykonywania ruchów obrotowych nogą.
W miarę postępu choroby często pojawia się poranna sztywność i obrzęk stawów. Aby odzyskać mobilność, osoba musi się rozgrzać przez kilka minut. Do pory lunchu przywracany jest zakres ruchów, w tym w wyniku wytwarzania substancji hormonopodobnych w organizmie.
Schrupać
Podczas chodzenia, zginania i (lub) prostowania stawu biodrowego wyraźnie słychać kliknięcia, chrupanie i trzaski. Powodem tego dźwiękowego towarzyszenia każdemu etapowi jest tarcie powierzchni kości, w tym osteofitów, o siebie. Chrupanie może pojawić się także przy normalnym zdrowiu na skutek zapadania się pęcherzyków dwutlenku węgla w jamie stawowej. Na koksartrozę wskazuje połączenie jej z tępym lub ostrym bólem.
Ból
Bolesne odczucia stają się stałe już w drugim etapie choroby zwyrodnieniowej stawów. Ich nasilenie nieco zmniejsza się po długim odpoczynku. Ból nasila się podczas kolejnego nawrotu choroby lub rozwoju zapalenia błony maziowej (zapalenia błony maziowej), które często towarzyszy chorobie zwyrodnieniowej stawów. W fazie remisji dyskomfort nieco się zmniejsza. Ale gdy tylko dana osoba wpadnie w hipotermię lub podniesie ciężki przedmiot, silny ból pojawia się ponownie.
Skurcz mięśnia
Zwiększone napięcie mięśni szkieletowych uda występuje w przypadku choroby zwyrodnieniowej stawów z kilku powodów. Po pierwsze, więzadła słabną. Mięśnie kurczą się, aby utrzymać głowę kości udowej w panewce. Po drugie, zwiększone napięcie często towarzyszy zapaleniu błony maziowej. Po trzecie, gdy osteofity ulegają przemieszczeniu, zakończenia nerwowe ulegają uciskowi, a skurcz mięśni staje się reakcją kompensacyjną na ostry ból.
Kalectwo
W późniejszych stadiach rozwoju choroby zwyrodnieniowej stawów pacjent zaczyna poważnie utykać. Zmiany chodu wywoływane są przez przykurcze zgięciowe i deformacje powierzchni kostnych, uniemożliwiające utrzymanie prostej pozycji nogi. Osoba kuleje również, aby zmniejszyć nasilenie bólu, przenosząc ciężar ciała na nieuszkodzoną kończynę.
Skrócenie nóg
Skrócenie nogi o 1 cm lub więcej jest typowe dla choroby zwyrodnieniowej stawów stopnia 3. Przyczynami zmniejszenia długości kończyny dolnej są: silny zanik mięśni, ścieńczenie i spłaszczenie chrząstki, zwężenie szpary stawowej oraz deformacja głowy kości udowej.
Metody diagnostyczne
Wstępną diagnozę stawia się na podstawie skarg pacjenta, badania zewnętrznego, wywiadu i wyników szeregu badań funkcjonalnych. Wiele patologii zapalnych i niezapalnych maskuje się jako objawy choroby zwyrodnieniowej stawów, dlatego przeprowadza się badania instrumentalne i biochemiczne.
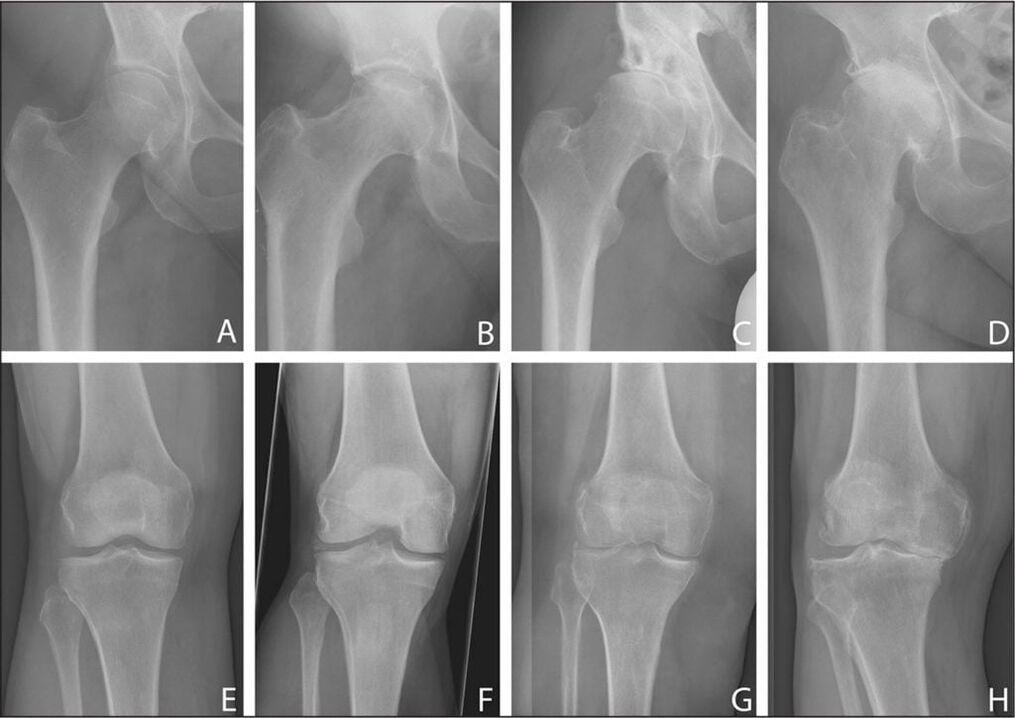
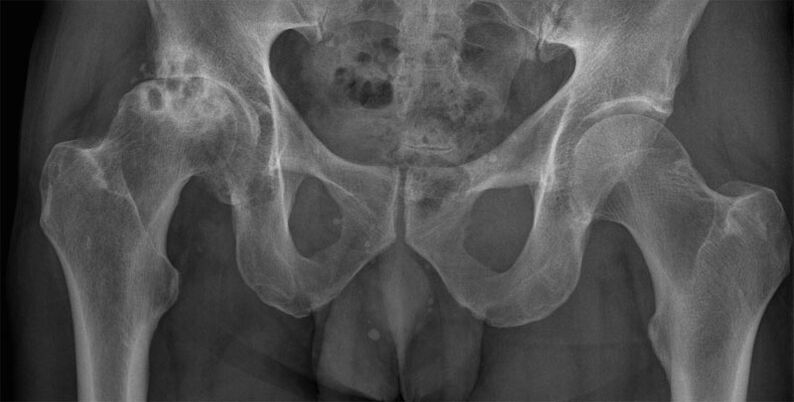
Badanie rentgenowskie
Stopień zaawansowania choroby zwyrodnieniowej stawów określa się na podstawie badania rentgenowskiego. Uzyskane obrazy wyraźnie pokazują zmiany destrukcyjne w stawie biodrowym. Jest to zwężenie szpary stawowej, deformacja powierzchni kości i powstawanie osteofitów.
tomografia komputerowa
Pacjentom przepisuje się tomografię komputerową w celu określenia stopnia spłaszczenia i deformacji chrząstki szklistej. Wyniki badań pozwalają także na ocenę stanu aparatu więzadłowo-ścięgnistego, pni nerwowych, mięśni oraz małych i dużych naczyń krwionośnych.
Rezonans magnetyczny
MRI jest jednym z najbardziej pouczających badań w diagnostyce choroby zwyrodnieniowej stawów. Aby zidentyfikować zaburzenia krążenia w obszarze dotkniętego stawu, wykonuje się to z kontrastem. Zalecane jest rutynowe badanie w celu określenia stopnia uszkodzenia więzadeł i deformacji głowy kości udowej oraz wykrycia obszarów zwyrodnienia włóknistego torebki stawowej.
Pomiar długości nóg
Przed pomiarem lekarz prosi pacjenta, aby wstał i maksymalnie wyprostował nogi. Aby uzyskać jak najbardziej wiarygodne dane, ortopeda wykorzystuje dwa punkty orientacyjne kości. Górna - przednia oś kości miednicy, zlokalizowana na przedniej bocznej powierzchni brzucha na zewnętrznej krawędzi więzadła pachwinowego. Drugim punktem odniesienia jest dowolna struktura kostna kolana, kostki czy pięty. Pomiar długości nóg może nie być informacyjny, jeśli choroba zwyrodnieniowa stawów dotyczy jednocześnie dwóch stawów biodrowych.
Badania laboratoryjne
W celu oceny ogólnego stanu zdrowia pacjenta wykonuje się kliniczne badania krwi i moczu. Wyniki badań biochemicznych często umożliwiają wykrycie patologii, które spowodowały rozwój choroby zwyrodnieniowej stawów. Na dnawe zapalenie stawów wskazuje wysoki poziom kwasu moczowego i jego soli. Wzrost szybkości sedymentacji erytrocytów i wzrost liczby leukocytów wskazują na wystąpienie procesu zapalnego (zapalenie kaletki, zapalenie stawów, zapalenie błony maziowej). Aby wykluczyć reumatoidalne zapalenie stawów, oznacza się czynnik reumatoidalny, białko C-reaktywne i przeciwciała przeciwjądrowe.

Nakłucie biodra
Za pomocą nakłucia pobiera się maź stawową w celu zbadania jej składu i wykrycia zmian w konsystencji. W przypadku podejrzenia procesu infekcyjno-zapalnego wskazane jest dalsze badanie biochemiczne próbki biologicznej.
Możliwości leczenia
Ustalając taktykę leczenia, ortopeda bierze pod uwagę nasilenie choroby zwyrodnieniowej stawów, formę jej przebiegu, przyczyny rozwoju i nasilenie objawów. Pacjentom często zaleca się noszenie bandaży ze sztywnymi żebrami i ortez od pierwszych dni leczenia. Stosowanie urządzeń ortopedycznych pomaga spowolnić rozpad chrząstki i deformację kości.
Leki
W leczeniu zniekształcającej artrozy stosuje się leki z różnych grup klinicznych i farmakologicznych. Są to niesteroidowe leki przeciwzapalne (NLPZ), leki zwiotczające mięśnie, glikokortykosteroidy, chondroprotektory, maści i żele o działaniu rozgrzewającym.
Blokada
Aby złagodzić ostry ból, którego nie można wyeliminować za pomocą NLPZ, przepisuje się śródstawowe lub okołostawowe blokady leków. Aby je przeprowadzić, stosuje się środki hormonalne. Działanie przeciwbólowe glikokortykosteroidów nasila się po ich połączeniu ze środkami znieczulającymi.
Zastrzyki
Domięśniowe wstrzyknięcie roztworów NLPZ pozwala wyeliminować silny ból stawu biodrowego. Aby rozluźnić mięśnie szkieletowe, zwykle stosuje się lek, który oprócz środka zwiotczającego mięśnie zawiera środek znieczulający. W postaci zastrzyków schematy terapeutyczne obejmują witaminy z grupy B, leki poprawiające krążenie krwi i chondroprotektory.
Terapia dietą
Pacjentom z nadwagą zaleca się utratę wagi, aby spowolnić rozprzestrzenianie się patologii na zdrowe struktury stawów. Zawartość kalorii w codziennym jadłospisie należy ograniczyć do 2000 kilokalorii, wykluczając produkty bogate w tłuszcze i węglowodany proste. Dietetycy zalecają, aby wszyscy pacjenci z koksartrozą przestrzegali prawidłowego odżywiania. Dieta powinna zawierać świeże warzywa, owoce, jagody, kaszki zbożowe, tłuste ryby morskie i produkty mleczne. Stosowanie diety leczniczej stymuluje wzmocnienie układu odpornościowego i poprawę ogólnego stanu zdrowia.
Terapia ruchowa i masaż
W leczeniu choroby zwyrodnieniowej stawów stosuje się masaż klasyczny, akupresurę i masaż próżniowy. Po kilku sesjach poprawia się krążenie krwi w stawie biodrowym i uzupełniane są zapasy składników odżywczych. Wykonywanie zabiegów masażu stymuluje wzmocnienie aparatu więzadłowo-ścięgnistego i odbudowę tkanek miękkich uszkodzonych przez przemieszczenie osteofitów.
Regularna terapia ruchowa jest jedną z najskuteczniejszych metod leczenia choroby zwyrodnieniowej stawów. Zestaw ćwiczeń lekarz fizjoterapeuta układa indywidualnie dla pacjenta, biorąc pod uwagę jego sprawność fizyczną.
Fizjoterapia
Pacjentom z chorobą zwyrodnieniową stawów przepisuje się do 10 sesji terapii magnetycznej, laseroterapii, terapii UHF, naświetlania UV i terapii falą uderzeniową. Efekt terapeutyczny zabiegów wynika z poprawy krążenia krwi, przyspieszenia procesów metabolicznych i regeneracyjnych. W celu złagodzenia ostrego bólu wykonuje się elektroforezę lub ultrafonoforezę z użyciem glikokortykosteroidów, środków znieczulających i witamin z grupy B. Zastosowania z ozokerytem lub parafiną pomagają wyeliminować dyskomfort.
Interwencja chirurgiczna
W przypadku nieskuteczności leczenia zachowawczego, bólu, którego nie można wyeliminować farmakologicznie lub gdy choroba zwyrodnieniowa stawów stale postępuje, zaleca się interwencję chirurgiczną. Operację przeprowadza się natychmiast w przypadku patologii 3. stopnia nasilenia, ponieważ nie da się wyeliminować powstałych destrukcyjnych zmian w chrząstce i kościach za pomocą leków lub terapii ruchowej.
Artroplastyka
Operację przeprowadza się w znieczuleniu ogólnym. Głowa kości udowej jest usuwana z panewki. Korekta widocznych zmian niszczących tkanki – usunięcie narośli kostnych, wyrównanie powierzchni stawowych, wycięcie tkanki, która uległa martwicy. Podczas zabiegu powstają ubytki, które wypełnia się implantami ceramicznymi.
Endoprotetyka
Wymiana stawu biodrowego za pomocą implantu wykonywana jest w znieczuleniu ogólnym. Aby zapobiec rozwojowi procesu zakaźnego, przepisywany jest kurs antybiotyków. Po 10 dniach usuwane są szwy i pacjent zostaje wypisany z placówki medycznej. Na etapie rehabilitacji pacjentom pokazano zabiegi fizjoterapeutyczne i masażowe, terapię ruchową.
Możliwe konsekwencje
W końcowej fazie patologii rozwijają się przykurcze zginania i przywodzenia. Noga pacjenta jest stale zgięta, dlatego do poruszania się używa laski lub kul. Po całkowitym zespoleniu przestrzeni stawowej następuje bezruch, pacjent nie może wykonywać prac domowych i staje się niepełnosprawny. Koksartroza jest często powikłana aseptyczną martwicą głowy kości udowej, artrozą stawów kolanowych i zapaleniem stawów.
Zapobieganie i rokowanie
Tylko koksartroza stopnia 1 dobrze reaguje na leczenie zachowawcze. W innych przypadkach endoprotetyka pozwala całkowicie przywrócić czynność funkcjonalną stawu biodrowego. Po założeniu endoprotezy pacjent szybko wraca do aktywnego trybu życia.
Aby zapobiec chorobie, ortopedzi zalecają rzucenie palenia, nadużywania napojów alkoholowych, codzienne wykonywanie zabiegów fizjoterapeutycznych i gimnastyki, a w razie potrzeby także utratę zbędnych kilogramów.



































